先天性心脏病(先心病)发病率约1%,估计我国每年新增先心病患儿达15万左右,是小儿最常见的心脏病。对这些患儿,外科手术是传统的治疗方法,已有较丰富的经验和良好治疗效果,但外科手术需开胸和体外循环,对机体损伤较大,有一定手术并发症且留有瘢痕。
近10年来,随着微创介入手术的飞速发展和介入器材设计的日趋合理,先心病的治疗方式正在发生重大转变。介入治疗已经不是外科治疗的补充与替代,对部分有适应证的患者已成为首选的治疗方案。目前先心病介入治疗技术可分为两类:①封堵术类:包括动脉导管未闭(PDA)封堵术、房间隔缺损(AsD)封堵术、室间隔缺损(VSD)封堵术、冠状动脉瘘封堵术、复杂发绀型先天性心脏病侧支循环封堵术等。②扩张术类:包括球囊房间隔造口术、瓣膜成形术(球囊肺动脉瓣成形术、球囊主动脉瓣成形术)及血管成形术(主动脉缩窄血管成形术、肺动脉分支狭窄血管成形术)等。本文就常见的先心病介入治疗简单介绍如下。
动脉导管未闭(PDA)封堵术
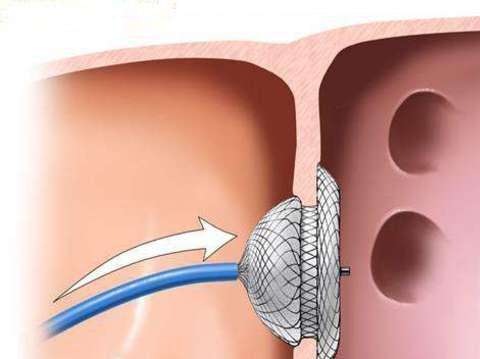
1967年Porstmann首先报道应用泡沫塑料经导管封堵PDA获得成功。此后不断有新的封堵装置问世,1992年Cambier等报道使用普通弹簧圈封堵直径<2.5mmPDA,1997年Masura等报道应用Amplatzer蘑菇伞形动脉导管封堵器治疗PDA[1]。上述两种装置操作简便,成功率高,输送鞘管细,前者适用于动脉导管内径<2.5mm者,后者适用于>2.5mm者。使用弹簧圈和蘑菇伞形封堵器几乎可治疗各种大小和形状的PDA。由于手术操作简单,安全性好,技术成功率高,并发症少,目前介入治疗已取代外科手术成为PDA首选的治疗方法。
现在通常认为只要PDA患者未发生艾森曼格氏综合征,均可行封堵治疗。我国1998年引进Amplatzer技术。目前国内外普遍应用的是Amplatzer法及弹簧栓子法。
动脉导管未闭(PDA)封堵术适应证 ①Amplatzer法。适应证:左向右分流不合并需外科手术的心脏畸形的PDA;PDA最窄直径≥210 mm;年龄通常≥6个月,体重≥4 kg:外科术后残余分流。提示:≥14mm的PDA,其操作困难,成功率低,并发症多,应慎重。禁忌证:依赖PDA存在的心脏畸形;严重肺动脉高压并已导致右向左分流;败血症,封堵术前1个月内患有严重感染。②弹簧栓子法。适应证:左向右分流不合并需外科手术的心脏畸形的PDA;PDA最窄直径单个Cook栓子≤210 mm:单个pfm栓子≤3mm;年龄通常≥6个月,体重≥4kg;外科术后残余分流。禁忌证:窗型PDA:余同上。
房间隔缺损(ASD)封堵术
ASD是常见的先心病之一,其中继发孔缺损约84%。1990年Sideris等使用纽扣式补片装置封堵ASD,其输送鞘管细,可治疗30 m以内的ASD,经多中心应用,成功率约90%,但仍存在操作较复杂、术后残余分流发生率较高等缺点。1998年与以往设计思路不同的新型封堵器Amplatzer双盘型房间隔封堵器用于临床,该装置的“腰部”与ASD的直径相匹配,使封堵器不易发生移位,并降低残余分流发生率,两侧盘状结构在恢复记忆形状后可协助封堵ASD边缘部分,进一步减少残余分流。使用此型封堵器操作简便,且输送鞘管细,目前成为介入治疗ASD首选装置。经中期随访,成功率与外科手术相近,而并发症较少[2]。目前介入治疗方法已很成熟,对有适应证的患者而言,已经成为其首选治疗方案。
房间隔缺损(AsD)封堵术适应证①左向右分流的单纯继发孔ASD(包括多发性缺损)。②继发孔ASD并可介入治疗的其他先心病。③复杂先心病功能矫治术中需留存ASD或心房水平交通,以适应术后血流动力学变化,一旦血流动力学调整完成,需关闭ASD。④年龄>1岁,体重>8kg,ASD直径<34mm,且房间隔最大伸展径比ASD直径大14mm以上,缺损边缘与房室瓣、冠状静脉窦、右上肺静脉开口距离>4mm。因术后应用肝素或低分子肝素2次/d,口服阿司匹林3~5mg/(kg・d),疗程4~6个月,故患者应能耐受抗凝治疗。
根据目前国内近4000例统计,技术成功率98%以上,主要并发症有封堵器脱落和心包压塞,死亡率约0.2%。在操作中应特别注意避免自鞘管进入空气,以免引起冠状动脉气栓。一旦发生可吸氧,酌情使用血管扩张剂和阿托品。近年来又推出一种螺旋型Helex房间隔缺损封堵器,疗效有待进一步观察[3]。
室间隔缺损(VSD)封堵术
VSD约占先心病的20%~30%。绝大部分VSD发生在膜部及膜周部,膜部及膜周部VSD近邻主动脉瓣、房室瓣及传导束等重要解剖结构,其封堵治疗易引起严重的并发症,因此在很长一段时间内介入治疗遇到了很大的困难。1988年Lock等[4]首次应用Rashkind双面伞关闭VSD,1994年Sideris应用纽扣式补片装置关闭VSD成功,但由于操作复杂、并发症严重而未能推广应用。1999年Thanopoulos应用于ASD的Amplatzer封堵器进行改进后封闭肌部VSD成功,但肌部病例少。2000年镍钛合金膜部VSD封堵器应用于临床,因其具有操作简便、效果可靠、适应证广、安全性高等诸多优点,使VSD的介入治疗步入快速发展的新时代。
VSD封堵术适应证 ①左向右分流的膜周部或肌部VSD,直径<14mm,无主动脉瓣脱垂及中度以上主动脉瓣反流,无梗阻性肺动脉高压及其他需外科手术治疗疾病。伴室间隔膜部瘤和(或)轻度三尖瓣反流者可选择。②外科手术后残留VSD。③年龄>1岁,体重>10 kg,缺损上缘距主动脉瓣(右冠瓣)>1mm。禁忌证有活动性心内膜炎或引起菌血症的其他感染;心内有赘生物;导管插入途径有血栓形成;血管过细,输送鞘管难以插入;缺损解剖位置不良,封堵器置入后影响瓣膜功能等。膜周部ASD封堵术国内外已开展近千例,技术成功率97.5%,并发症发生率2.7%,主要有心脏传导阻滞、封堵器脱落、瓣膜反流等。
经皮球囊瓣膜成形术
经皮球囊肺动脉瓣成形术(PBPV)1982年由Kan等[5]首先报道。20世纪80年代中期开始在我国各大城市陆续开展,现已成为取代外科手术、治疗肺动脉瓣狭窄(PS)首选方法,经长期随访,疗效优良率达99%[6]。目前,这
一疗法已取代外科手术成为治疗肺动脉瓣狭窄首选方法。可使用单球囊、双球囊或双叶球囊进行PBPV。双球囊扩张术主要用于年长儿或成人肺动脉瓣环直径较大,单一球囊难以达到疗效者;肺动脉瓣狭窄严重者,为保证安全,可先插入一根较小球囊,再行双球囊扩张;年龄小、血管细、单球囊插入困难者,可选两根较小球囊。
PBPV适应证明确适应证:典型肺动脉瓣狭窄,心输出量正常时经心导管检查跨肺动脉瓣压差≥50mmHg。最佳年龄2~4岁,其余各年龄均可进行。相对适应证:①典型肺动脉瓣狭窄,心电图示右室大,右室造影示肺动脉扩张、射流征存在,但经心导管检查35mmHg≤跨肺动脉瓣压差<50mm Hg者。②重症新生儿肺动脉瓣狭窄。③重症肺动脉瓣狭窄伴心房水平右向左分流。④轻、中度发育不良型肺动脉瓣狭窄。⑤典型肺动脉瓣狭窄伴有动脉导管未闭或房间隔缺损等先心病,可同时进行介入治疗者。
经皮球囊主动脉瓣成形术(PBAV) 1983年Lababidi首先用单球囊治疗主动脉瓣狭窄,其适应证为左室与主动脉压力差≥50mmHg、非瓣膜发育不良型、无明显主动脉瓣反流主动脉瓣狭窄。可用单球囊或双球囊,所选球囊一般等于或稍小于主动脉瓣瓣环直径,以免造成主动脉瓣反流。
PBAV适应证 明确适应证:典型主动脉瓣狭窄,心输出量正常时经导管检查跨主动脉瓣压差≥50 mm Hg,无或仅轻度主动脉瓣反流。相对适应证:①重症新生儿主动脉瓣狭窄。②隔膜型主动脉瓣下狭窄。
展望
先心病的介入治疗真正成为介入心脏病学一个朝气蓬勃的领域。目前PDA、ASD、VSD等介入治疗已逐渐取代外科手术成为治疗的主流,同时随着介入器材和技术的成熟,先心病的治疗策略正在改变,对于复杂或重症先心病,介入和外科手术镶嵌治疗(hybrid approach)也逐渐成为趋势[7]。多种介入治疗技术,如球囊房间隔造口术(BAS)、瓣膜或血管内球囊成形或支架植入术、侧支血管栓塞术等,在一些重症或复杂先心病的治疗中具有重要临床应用价值。随着技术的成熟和器械的国产化,将能更好地推进先天性心脏病介入治疗的发展,使广大患者受益。
